Doença de Crohn: o que é, sintomas e tratametnos
Doença de Crohn é uma das mais frequentemente diagnosticadas na atualidade. Diversas são as doenças que podem afetar o trato gastrointestinal, afetando a qualidade de vida da pessoa acometida e a Crohn é uma das mais comuns.
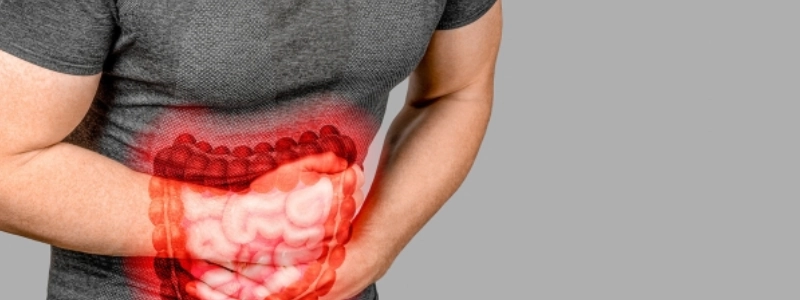
É importante destacar que trata-se de uma síndrome de natureza inflamatória, gerando uma série de sintomas, que podem incluir dor abdominal e outras manifestações clínicas.
Além disso, a doença pode comprometer qualquer parte do sistema gastrointestinal, como o intestino grosso e o intestino delgado, por exemplo. De natureza grave, tende a apresentar relação com mudanças ocorridas no sistema imunológico, bem como fatores genéticos ou ambientais.
Os especialistas que tratam esta doença são os médicos proctologista ou gastroenterologista, que indicarão os tratamentos de acordo com a gravidade de cada caso.
Conheça os principais sintomas da doença de Crohn
O indivíduo acometido por esta síndrome pode apresentar sintomas que variam conforme a gravidade do caso. Os mais referidos pelos pacientes são os seguintes:
- Diarreias;
- Perda de peso;
- Dores abdominais;
- Cólicas;
- Falta de apetite;
- Cansaço;
- Sangramento no reto.
As pessoas com doença de Crohn também poderão ter lesões na pele, vermelhidão ou edemas nos olhos, dores articulares, além de sangue nas fezes e febre.
Quais são os sintomas desta doença em crianças
Da mesma forma como ocorre com os adultos, as crianças poderão apresentar sintomas como perda de peso, diarréias, dores no abdômen e febre. O que diferencia os dois casos é o fato da criança ter atraso significativo em seu crescimento, atrasando, consequentemente, a chegada da puberdade.
Veja quais são as maiores causas da doença de Crohn
Na atualidade, esta doença ainda não tem sua causa exata inteiramente desvendada. Desse modo, sabe-se que um conjunto de fatores podem ocorrer e levar ao seu desenvolvimento. Confira:
- Infecções gastrointestinais: A preexistência deste tipo de infecção é apontada como fator que desencadeia uma resposta anormal do sistema imunológico, favorecendo o aparecimento da doença de Crohn.
- Fatores ambientais: Nesta classificação encontram-se hábitos nocivos, como o tabagismo.
- Fatores genéticos: Levam à uma maior predisposição à síndrome. Dessa maneira, indivíduos com familiares que já apresentem esta condição também têm um risco maior de acometimento por esta doença.
- Fatores dietéticos: Apesar da alimentação não se relacionar de modo direto ao desenvolvimento desta síndrome, sabe-se que certos padrões alimentares têm influência sobre o conjunto de sintomas da doença. Isso significa que alguns indivíduos podem ter os sintomas agravados em face da ingestão de determinados alimentos, como por exemplo, os da classe dos ultraprocessados.
Fique por dentro de como é feito o diagnóstico da doença
Pelo fato de alguns sintomas também serem apresentados em outros tipos de doenças do trato gastrointestinal, em grande parte dos casos, os especialistas poderão solicitar uma combinação de exames (como exames de imagem e raios X do trânsito intestinal) para o diagnóstico da doença, como os elencados a seguir:
- Exames de sangue: Estes podem ser necessários a fim de se mensurar o grau de inflamação no corpo, bem como para se detectar se o paciente apresenta anemia, que é um sinal frequente em indivíduos com a doença de Crohn.
- Exame físico e histórico clínico: Assim como em outras doenças, informações detalhadas serão coletadas pela equipe médica acerca dos sintomas, história clínica do paciente, existência de fatores de risco e outros dados. A avaliação física também se faz necessária, uma vez que o médico buscará indícios de inflamação na região abdominal.
- Tomografia computadorizada: Em face de possibilitar a captura de imagens bastante detalhadas, este exame é considerado de grande importância para o reconhecimento de pontos de inflamação e outros sinais clínicos.
- Exames de fezes: Este exame costuma ser necessário, uma vez que possibilita a identificação de infecções que possam acometer o sistema gastrointestinal, além de sangramentos.
Tratamentos da doença de Crohn: Confira os principais
A doença de Crohn é tratada com o intuito de promover o controle do processo inflamatório, resultando no alívio dos sintomas e melhoria da qualidade de vida do indivíduo. O médico adotará um plano específico, conforme a gravidade do caso e necessidades de cada paciente. Dentre as abordagens mais empregadas estão as seguintes:
- Antibióticos: Em geral, são adotados para o tratamento de infecções decorrentes da doença de Crohn, sobretudo quando há abscessos ou fístulas.
- Medicamentos para controle de inflamações: Nesta categoria estão medicações como agentes biológicos, corticóides e imunossupressores.
- Tratamento cirúrgico: A cirurgia poderá ser recomendada quando houver complicações, como em casos de abscessos, fístulas, estenoses e outras alterações.
- Tratamentos de suporte: Assim como o tratamento aplicado diretamente à doença, também poderá haver a necessidade de se estabelecer o gerenciamento de sintomas como anemia, desnutrição, dores e diarreia.
O que pode ajudar a evitar esta doença inflamatória
Determinadas medidas poderão diminuir as chances do indivíduo desenvolver esta síndrome:
- Abster-se do tabagismo: Além de desencadear outras doenças, o hábito de fumar é um dos principais fatores de risco para o surgimento da doença de Crohn.
- Adotar uma dieta equilibrada: Sabe-se que uma alimentação balanceada, rica em fibras e em nutrientes, colabora para a saúde do sistema gastrointestinal.
- Evitar bebidas alcoólicas: Esta medida impede com que haja maior irritação do trato gastrointestinal, já que o álcool leva a processos inflamatórios.
- Adotar boa higiene: Isso inclui a correta e regular lavagem das mãos, importante para que infecções gastrointestinais, que podem ocasionar a doença de Crohn, sejam evitadas.
Complicações que o paciente pode apresentar
Além dos sintomas típicos, a doença de Crohn pode apresentar muitas outras complicações, sobretudo quando a síndrome não é devidamente tratada. Abaixo estão alguns exemplos:
- Úlceras;
- Infecções;
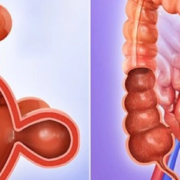
- Obstruções intestinais;
- Osteoporose;
- Fissuras no ânus;
- Abscessos e fístulas;
- Câncer de cólon e reto.
Além das complicações mencionadas, esta doença também é responsável, em muitos casos, pelo desenvolvimento de anemias e deficiências nutricionais.
Saiba se a doença de Crohn pode ser curada
Apesar desta síndrome não ter cura, os tratamentos da atualidade colaboram para o efetivo controle dos sintomas. Com isso, o paciente pode recobrar a sua qualidade de vida, além de evitar que complicações sejam desenvolvidas.

Deixe uma resposta
Want to join the discussion?Feel free to contribute!